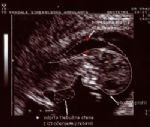
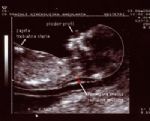
Ultrazvočni pregled ploda, ki ga opravimo od 11. do 14. tedna nosečnosti, zajema določitev predvidenega dneva poroda z natančnim pregledom razvijajočega ploda.
Z natančnimi meritvami plodove dolžine, pregledom plodovega razvijajočega se telesa po posameznih organskih sistemih: glavice, hrbtenice, prsnega koša s srcem, trebuha s prebavnim sistemom, trebušne stene, plodovega odvajalnega sistema z mehurjem, rokic, nogic, ocenitve posteljice in količine plodovnice, lahko ugotovijo morebitne napake na plodu.
Ultrazvočni pregled ploda, ki ga opravimo od 11. do 14. tedna nosečnosti, zajema določitev predvidenega dneva poroda z natančno meritvijo plodove dolžine, pregleda plodovega razvijajočega se telesa po posameznih organskih sistemih: glavice, hrbtenice, prsnega koša s srcem, trebuha s prebavnim sistemom, trebušne stene, plodovega odvajalnega sistema z mehurjem, rokic, nogic, ocenitve posteljice in količine plodovnice.
Najpomembnejša je seveda meritev zatilne špranje - nuhalne svetline. Povečana nuhalna svetlina je namreč najboljši napovedni dejavnik za morebitno kromosomsko prizadetost ploda. Večja je razdalja, večja je verjetnost za kromosomsko nepravilnost. Kaj se zgodi, ko pri plodku izmerimo povečano nuhalno svetlino?
Napoved verjetnosti tveganja kromosomske okvare
Neposredno ob koncu pregleda zdravnik z licenco nosečnici napove verjetnost tveganja kromosomske okvare ploda in izda izvid. Tveganje napovedujemo za tri najpogostejše kromosomske nepravilnosti: mongamizem ali trisomijo 21 kromosoma (Downov sindrom), trisomijo 18 kromosoma (Edwardsov sindrom) in trisomijo 13 kromosoma (Patau sindrom). Ostale nepravilnosti so zelo redke, zato jih ne bomo opisovali. Z ultrazvočnim pregledom odkrijemo do 77 % plodov s kromosomsko nepravilnostjo. Izboljšava pregleda je t. i. sestavljen ultrazvočni pregled z istočasnim odvzemom materine krvi za določitev nosečnostih hormonov humanega horionskega gonadotropina in plazemskega proteina A. Že pri plodku ultrazvočno dokažemo tudi obstoj nosne kosti, odkrijemo do 97 % kromosomsko drugačnih plodov, kar je za presejalni test (to pomeni, da ni diagnostičen, torej nikoli stoodstotno zanesljiv) zelo visoka napovedna vrednost.
Povečana nuhalna svetlina
Kaj se zgodi, ko pri plodku izmerimo povečano nuhalno svetlino? Vemo, da večja razdalja pomeni večje tveganje za kromosomsko okvaro ploda. Vedno moramo upoštevati tudi materično starost in tako določimo tveganje, da je plodek morebiti res nosilec kromosomske nepravilnosti. V večini evropskih držav, in tudi pri nas, je določena meja visokega tveganja 1 : 300. Tako matere, ki imajo tveganje enako ali večje od omenjene številke, obravnavamo kot visoko rizične, ostale, ki imajo tveganje manjše, pa kot nizko rizične. Prvi skupini ponudimo možnost stoodstotne, torej popolnoma zanesljive invazivne preiskave za dokaz kromosomske drugačnosti brezplačno, kajti vzrok za izvršitev omenjene preiskave je bolezenski. Tudi vsem nosečnicam, ki so stare 37 let in več pripada invazivna preiskava brezplačno iz okvira pravic osnovnega zdravstvenega zavarovanja.Vsem ostalim nosečnicam seveda invazivno preiskavo lahko opravimo na njihovo željo, vendar so same plačnice posega. O najvišji še normalni meji nuhalne svetline ne moremo govoriti, kajti vedno moramo upoštevati tudi ženino starost - starejša kot je nosečnica, večja je verjetnost za kromosomsko nepravilnost. Vemo, da je 3,5 mm tista meja, ki predstavlja veliko večjo možnost za resnično kromosomsko prizadetost ali okvaro srca. Podatki iz strokovne literature kažejo, da je sum na kromosomsko nepravilnost pri povečani nuhalni svetlini potrjen v približno eni tretjini vseh izvidov ultrazvočnega pregleda povečane nuhalne svetline ali izvida maternih hormonov. V dveh tretjinah bo plodek kromosomsko nespremenjen.
Invazivni preiskavi sta v zgodnji nosečnosti od 11. tedna dalje biopsija horionskih resic in amniocenteza, po 20. tednu nosečnosti pa kordocenteza.
Ultrazvočni pregled v 18. do 23. tednu nosečnosti pri plodu s povečano nuhalno svetlino
Tretjna zarodkov s trisomijo 21. kromosoma spontano odmre do 20. tedna nosečnosti.
Pri ultrazvočnem pregledu v 18. do 23. tednu nosečnosti z natančno, usmerjeno preiskavo poskušamo odkriti, do katere mere je plodek prizadet. Omenim naj, da je ta sindrom najtežje dokazljivo stanje, zato moramo razumeti, da zdravniki ginekologi s samo ultrazvočnim pregledom v tem obdobju spregledamo približno 40% prizadetih otrok. Podatki iz strokovne literature kažejo, da ima približno 10% kromosomsko nepravilnih plodov popolnoma normalen ultrazvočni izvid. Pri eni četrtini zaznamo vsaj eno napako, od katerih so napake srca najpogostejše - kar v 40 %. Drugi najpogosteje prizadeti organ so ledvice oziroma odvajalni sistem ploda. V približno 15 % zasledimo napake v prebavnem sistemu, predvsem spremenjen želodček ali zaporo črevesja. Pri približno 60 % trisomije 21 pa ultrazvočno opazujemo vsaj eden kromosomski znak, ki nakazuje možnost okvare.
Najbolj opažen je seveda še vedno prisotni povečan vratni prostor, le da mu v obdobju od 18. tedna dalje pravimo nuhalna guba in ne več nuhalna svetlina. Nuhalna guba je slabo razumljeno stanje, še vedno ne znamo natančno razložiti, zakaj pri različnih stanjih pride do povečanega kopičenja tekočine v predelu plodovega vratu. Za Downov sindrom vzrok nastanka svetline in kasneje brazde dobro poznamo: spremenjena je sestava podkožnega kolagena, ki omogoča večje vezanje telesne tekočine kot običajno in tako pride do oblikovanja zadebeljenega vratu, ki ga lahko opazimo pri novorojencu z Downovim sindromom. Če izmerimo vratno gubo, ki meri več kot 6 mm, se nevarnost za kromosomsko nepravilnost poveča za 10 krat.
Pri ocenitvi glavice opazujemo kratko obliko lobanje, sicer pa večinoma možganske strukture izgledajo normalno. Inteligenčnega razvoja osrednjih možganov namreč z ultrazvokom nikakor ne moremo ocenjevati. Pri obliki obraza se predvsem orientiramo na prisotnost nosne kosti. V obdobju od 11. do 14. tedna nosečnosti naj bi bila odsotna kar pri 73 % otrok s trisomijo 21. kromosoma, od 18. tedna dalje pa naj bi bila še vedno odsotna pri 60 % kromosomsko spremenjenih plodovih in le pri 1 % kromosomsko zdravih zarodkih. Članek je bil objavljen nedavno in nakazuje verjetno najpomembnejši kromosomski znak, ki bi samostojno in neodvisno napovedoval kromosomsko okvaro, zato bi ga morali v kratkem vključiti v vsak rutinski ultrazvočni pregled na polovici nosečnosti, če želimo izboljšati odkrivanje kromosomopatij. Ob ugotovitvi, da nosne kosti ni, se nevarnost za kromosomsko okvaro namreč poveča za 50 krat!
Ostali kromosomski znaki, kot so ciste horioidnega pleksusa, hiperehogena žarišča v plodovem srcu, kratek mezinec, ehogeno črevesje, blaga razširitev votlega sistema ledvic, kratka stegnenica ali nadlaktnica, prosta tekočina okoli srca so precej manj specifični in nakazujejo manjše tveganje za trisomijo 21 kromosoma. Običajno pri dokončni diagnozi vključimo v sodelovanje tudi pediatra kardiologa, ki oceni plodovo srce. Seveda pa se ob ultrazvočnem odkritju vsaj dveh prisotnih znakov ali napak odločamo za analizo kromosomske slike, v kolikor seveda Downovega sindroma že nismo potrdili zaradi povečane nuhalne svetline v 11. do 14. tednu nosečnosti.
POGLEJ SI ZLOŽENKO O NUHALNI SVETLINI!
Ti je članek všeč? Klikni Like in podaj svoj komentar: